摘要:本文旨在探讨单胚胎移植策略对长效长方案结局的影响
一、基本资料
回顾性队列研究,纳入2019年1月至2021年12月在郑州大学第三附属医院生殖医学科行IVF/ICSI助孕的患者,采用早卵泡期长效长方案促排卵且进行新鲜周期移植。
■ 纳入标准:
●采用早卵泡期长效长方案促排卵
●形成至少2枚可利用胚胎
■ 排除标准:
●子宫畸形、子宫内膜异位症、子宫腺肌症、粘膜下子宫肌瘤
●复发性流产患者
●夫妻双方任一染色体异常
●重要数据不全的周期
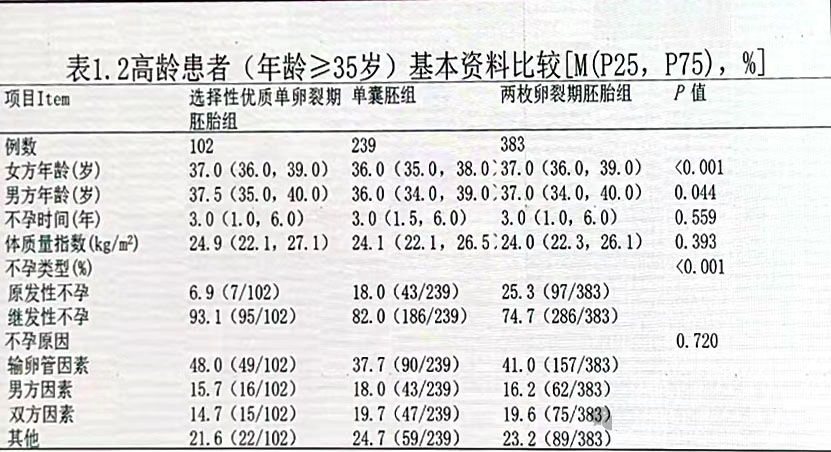
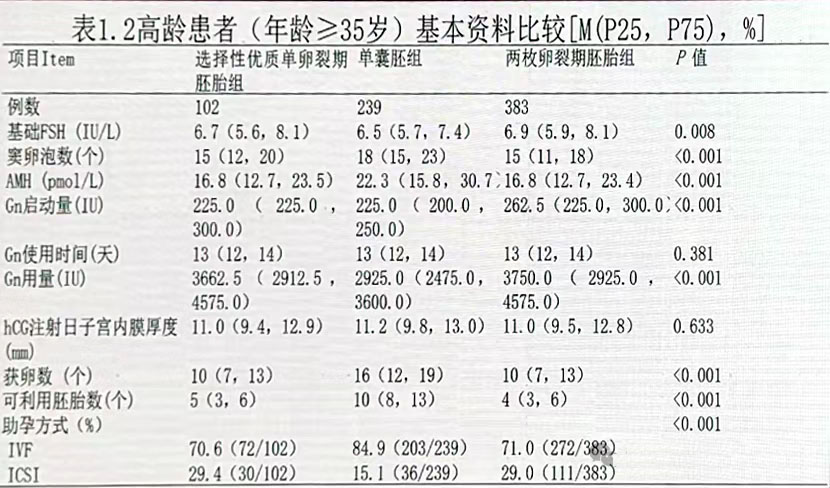
分组 根据女方年龄分为<35岁和≥35岁亚组,根据新鲜周期移植胚胎类型不同,分为3组,分别为:
① 选择性优质单卵裂期胚胎移植组,即仅移植1枚优质的卵裂期胚胎;
② 单囊胚组:即移植1枚D5囊胚;
③ 两枚卵裂期胚胎组,即新鲜周期移植2枚卵裂期胚胎。
二、统计方法:
采用one-sample Kolmogorov-Smirnov对定量资料进行正态分布检验。非正态分布定量资料采用中位数和四分位间距,M(P25,P75)表示,组间定量资料比较采用秩和检验。定性资料采用率(%)表示,多组间定性资料采用卡方检验,理论频数小于5时,应采用Fisher精确检验;采用二元逻辑回归分析校正混杂因素,分别计算校正后的比值比(Adjusted odds ratio,aOR)及95%置信区间(Confidence Interval,Cl)。P<0.05,差异有统计学意义。
胚胎评级标准:
胚胎评级标准主要依据伊斯坦布尔共识,Ⅰ级胚胎:细胞大小相对均匀,形态规则,胞质清晰无颗粒及多核现象,碎片<5%;Ⅱ级胚胎为细胞大小稍不均匀,形态稍不规则,碎片为6%~20%;Ⅲ级胚胎为细胞大小明显不均匀,存在明显的形态不规则,碎片为21%~50%;IV级为细胞大小严重不均匀,胞质可有严重的颗粒现象,多核,碎片>50%。Ⅰ级、Ⅱ级为优质胚胎;Ⅲ级为可利用非优质胚胎;IV级胚胎为不可利用胚胎。
三、研究结果
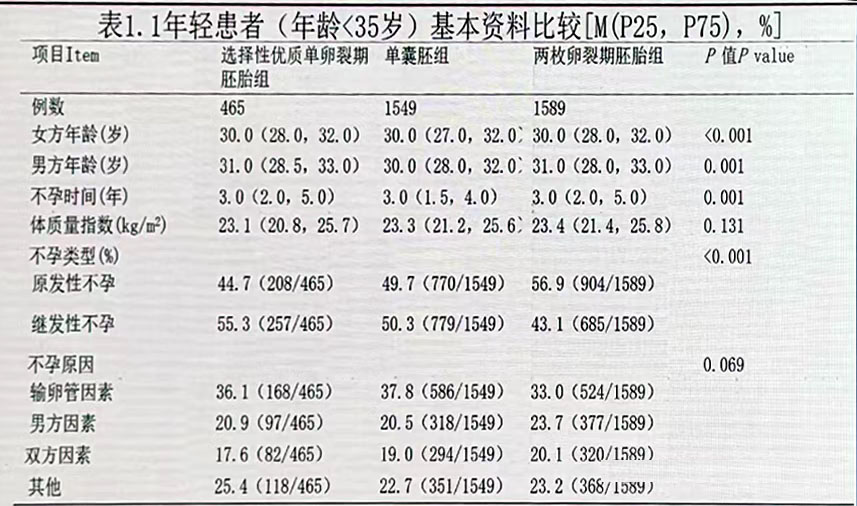
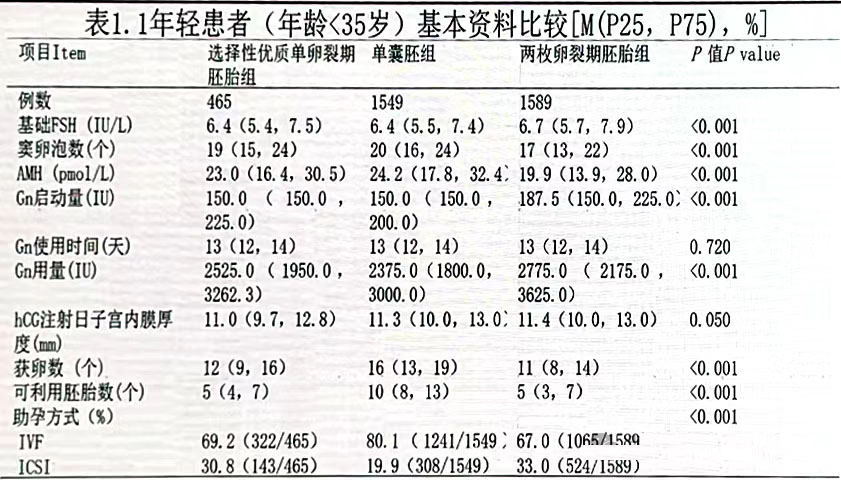
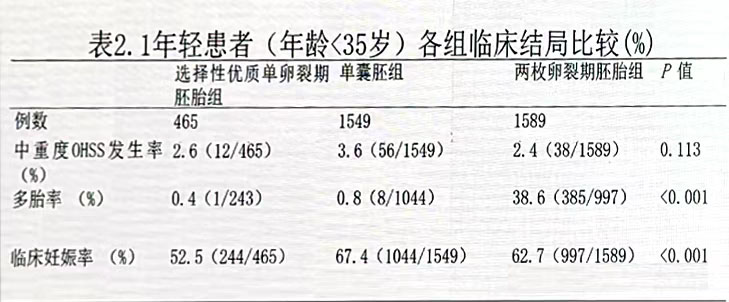
单囊胚组临床妊娠率高于单卵裂期胚胎(67.4%v52.5%,P<0.001)和两枚卵裂期胚胎组(67.4%s62.7%,P=0.006)。两枚卵裂期胚胎组的多胎率高达38.6%,显著高于单胚胎或单囊胚移植组(P<0.001)。
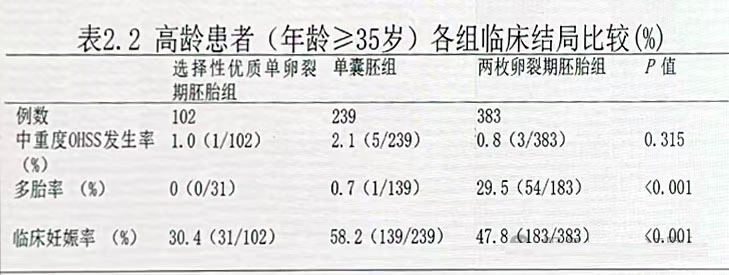
对于高龄患者,单囊胚组的临床妊娠率显著高于选择性优质单卵裂期胚胎组(58.2%vs30.4%,P<0.001)和两枚卵裂期胚胎组(58.2%vs47.8%,P<0.001)。两枚卵裂期胚胎组的多胎率高达29.5%,显著高于单胚胎或单囊胚移植组(P<0.001)。
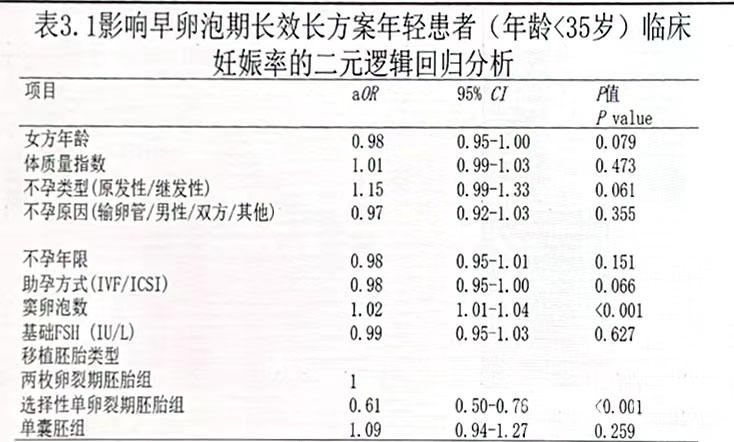
在年轻患者中,以移植两枚卵裂期胚胎为对照,选择性单卵裂期胚胎组临床妊娠率较低(AOR:0.61,95%CI: 0.50-0.76,P<0.001),单胚移植的临床妊娠率与移植两枚卵裂期胚胎无统计学差异(AOR:1.09,95%CI: 0.94-1.27,P=0.259)。
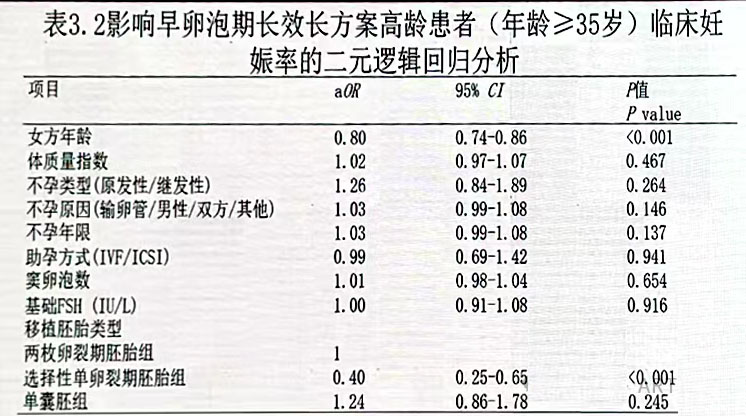
在高龄患者中,以移植2枚卵裂期胚胎为对照,选择性单卵裂期胚胎组临床妊娠临床率较低(AOR:0.40,95%CI: 0.25-0.65,P<0.001),单囊胚移植的临床妊娠率与移植2枚卵裂期胚胎无统计学差异(AOR:1.24,95%CI: 0.86-1.78,P=0.245)。
本研究通过分析早卵泡长效长方案新鲜周期移植数据表明,单囊胚移植优势显著,可达到较高的临床妊娠率,且多胎率低。对于年轻患者,选择性单卵裂期胚胎移植也可达到较为满意的临床结局。
四、讨论
单胚胎移植的优势——OHSS
●回顾性队列研究(双胚胎移植时期2004-2009年 VS 单胚胎移植时期 2010-2015年)
●单胚胎移植组的严重OHSS发生率、多胎率、首次获得活产的时间和医疗花费均显著低于双胚胎移植组。
●年龄小于40岁的女性通过单胚胎移植更安全、快速地实现了首次活产。
单胚胎移植的优势——多胎率
● 多中心随机对照研究
● 纳入人群:<36岁且有至少两个优质胚胎。
● 分组:① 单个新鲜胚胎的移植,如果没有活产,则随后移植单个冻融胚胎;
② 接受两个新鲜胚胎的单次移植。
● 观察指标:两组等效定义为至少获得一个活产的活产率的差异不超过10个百分点。
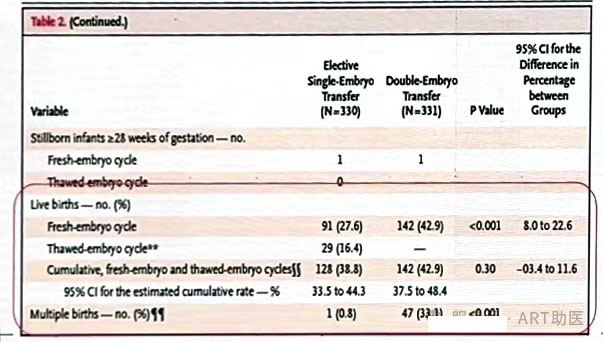
●单胚胎移植组:330名妇女中至少一名活产的有128名(38.8%)。
● 双胚胎移植组:331名妇女中至少一名活产的有142 名(42.9%)。
● 活产率: 无统计学差异。
● 多胎率:分别为 0.8%和 33.1%(P<0.001)
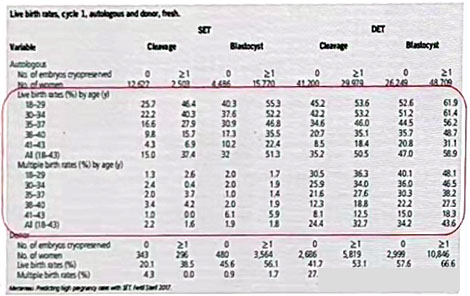
在患者预后良好的情况下,与 DET 相比,SET的活产率降低10%-15%,多胎率降低 47%。
备注:以上内容出自 中华医学会第十七次生殖医学学术会议 专题讲座
更多关于案例分享及移植内容可参考以下文章:
103例PCOS患者个体化生活方式干预且辅以地屈孕酮,自发排卵恢复明显
孕31周狼疮危象 心跳骤停肺栓塞 体外氧膜合 (ECMO)成功救治1例

