我国原发性痛经发生比例7.58%~51.1%
☑ 痛经分为原发性痛经(由非盆腔器质性病变引起,因内分泌功能失调所致,多见初潮后青春期和年轻女性)和继发性痛经(由盆腔解剖学和(或)器质性病变引起,多见30~45岁的年长女性)。
☑ 大学生人群流调提示,原发性痛经患病率为 51.1%。
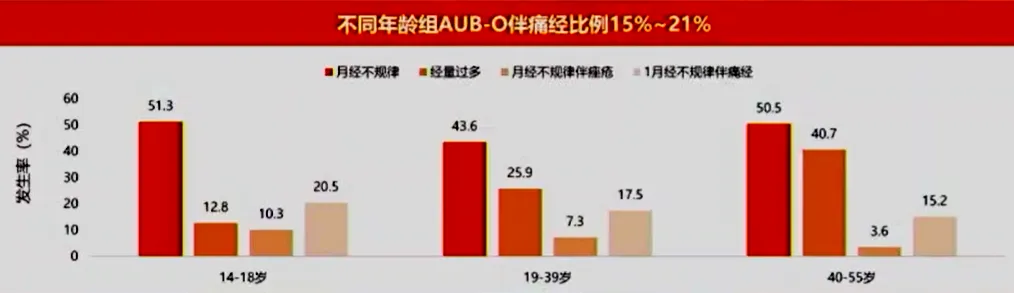
☑ 不同年龄组AUB-O伴痛经比例15%~21%。
■ 研究采用问卷调查的方法,对来自全国的2332 例排卵障碍性异常子宫出血患者进行横断面调查。
痛经从不同程度上严重影响女性,造成严重的社会经济负担
☑ 多种因素导致痛经,如精神和体质因素、前列腺素分泌异常、内分泌因素、升压素和缩宫素、疼痛神经元假说等。
痛经严重影响女性学习、工作、心理和生活健康,造成严重社会经济负担。
■ 痛经是青少年缺课和缺席活动最常见的原因。
■ 20%-40% 的青少年报告因痛经而缺课而40%报告痛经对学习成绩和注意力集中有负面影响。
■ 与健康青少年相比,痛经青少年抑郁和焦虑评分较高,生活质量受损。
■ 与无痛经女性相比,痛经女性的生活质量显著下降。
■ 痛经不仅是一个社会医学问题,职业女性中有10%因痛经而影响工作,既往报道美国每年因痛经造成的经济损失为6000万工作小时和20亿美元。
■ 日本研究显示,与无痛经者相比,原发性痛经患者的门诊就诊次数、影像学检查次数以及健康护理总费用等显著更高。
加拿大SOGC指南:痛经诊疗路径,无禁忌证时,推荐向目前没有妊娠计划的女性提供激素治疗
☑ 对于原发性痛经,在没有禁忌证的情况下,应向目前没有妊娠计划的女性提供激素治疗。
■ 注:激素避孕药似乎对原发性痛经和继发性痛经均有效。一般而言,用于治疗原发性痛经的激素疗法往往是治疗引起继发性痛经病症的有效方法,即使疑似存在器质性病变,所有主诉痛经的妇女在不等待进一步检查结果的情况下,接受最大化药物治疗是合理的。
■ 单孕激素包括醋酸甲羟孕酮、单孕激素避孕药、地诺孕素LNG-IUS等。

国内共识推荐COC一线治疗原发性痛经
☑ COC是原发性痛经和子宫内膜异位症(内异症)相关疼痛的一线治疗药物。
☑ COC治疗原发性痛经和内异症相关疼痛的有效率达75%~90%或以上。
☑ 由于COC有避孕作用,对于有避孕要求的患者可作为一线治疗。
含屈螺酮COC避孕同时,显著改善原发性及继发性痛经患者VAS评分
■ 结果显示:
相比安慰剂,服用4周期含屈螺酮COC后患者的痛经症状显著缓解。
■ 研究结果还提示:
最佳治疗剂量为EE0.02mg/DRSP3 mg

■一项为期 16 周的双盲、随机、安慰剂对照、比较性研究纳入了249例年龄≥20岁的痛经患者(无器质性病变、子宫内膜异位症、子宫肌瘤、子宫腺肌症),随机给予EE 0.02 mg/DRSP 1mg、EE 0.02 mg/DRSP 2mg、EE 0.02 mg/DRSP 3mg 或安慰剂,持续4周期。其中61例患者接受EE 0.02mg/DRSP 3mg和 58 接受安慰剂。主要评估EE/DRSP 治疗痛经的疗效和最佳剂量。
■ 周期性接受炔雌醇20μg/屈螺酮3mg口服避孕药可显著改善痛经女性的生活质量
☑ 日本痛经患者接受 6周期的EE/DRSP 周期性治疗后,身体、社会和心理健康显著改善。

前瞻性、观察性、真实世界研究纳入了来自日本11个研究中心的186例平均年龄为30.1岁的痛经女性(其中原发性痛经为57%;内异症为30.1%;子宫肌瘤为7.5%;子宫腺肌病为8.1%;其他原因引起的痛经占2.7%),给予炔雌醇20μg/屈螺酮3mg(EE/DRSP,24+4方案),持续6-8周期,主要采用评估接受6-8周期药物治疗前后,日本痛经女性的健康相关的生活质量(HRQoL)变化情况。
COC避孕同时,显著缓解原发性痛经患者疼痛,且不增加不良反应发生率

Meta分析,共纳入8项研究,评价COC治疗原发性痛经的安全性及有效性,结果显示,与安慰剂组相比,COC组可降低患者McGill疼痛问卷(MDQ)评分(MD=-2.7,95%CI:0.92-4.48,P=0.003)和目测类比疼痛(VAS)评分(MD=0.87,95%CI:0.54~1.21,P<0.00001),并且2组不良反应发生率无统计学差异。
【关键词】月经不调 痛经 缓解原发性痛经 炔雌醇 屈螺酮 子宫肌瘤 内异症 子宫腺肌病
更多备孕、试管干货内容可参考以下文章:

