一项对全球剖宫产率的调查显示,自2000年至 2015年,全球剖宫产率显著提高,其中中国曾一度 以36.2%的比例位居前列。随着中国计划生育政策放开,剖宫产术后的远期并发症逐渐被报道:有学者发现既往有剖宫产史的患者,再次妊娠时较既 往无剖宫产史女性的胎盘着床位置向宫颈方向下移 约8.7mm,早孕期出血风险显著上升;亦有相关临床文献提示,有剖宫产史的女性再次妊娠时,在晚孕期后壁胎盘发生率较无剖宫产女性显著增多,提示剖宫产瘢痕的存在可能对胚胎着床位置产生影响。
既往的临床研究显示,仅当剖宫产史同时存在 瘢痕憩室和宫腔积液才对胚胎种植有负面影响。另有研究显示,剖宫产史单一因素即可导 致临床妊娠率显著低于正常对照组。但既往大部分临床研究在分析瘢痕子宫对体外受精助孕结局 的影响 时 并 未 区 分 新 鲜 胚 胎 移 植 或 冻 融 胚 胎 移 植,也有部分研究是关于剖宫产病史对冻融胚 胎移植后妊娠结局及活产率的影响。鉴于此, 本研究通过比较剖宫产术后瘢痕子宫患者与无剖宫 产史女性行IVF新鲜胚胎移植助孕的临床结局,探 讨剖宫产术后瘢痕子宫对新鲜胚胎移植临床妊娠结局的潜在影响,为临床决策提供证据,指引临床诊疗思路的方向。
一、资料与方法
1. 研究对象:回顾性分析2015年1月1日至 2022年12月31日期间于我院生殖中心行IVF 新 鲜胚胎移植助孕患者的临床资料及相关检查数据。
纳入标准:
(1)患者年龄为20~40岁;
(2)采用长方案或拮抗剂方案促排卵的卵巢正常反应人群;
(3)新鲜周期移植。
排除标准:子宫畸形、重度宫腔粘连、子宫腺肌症、输卵管积水、子宫内膜异位症、宫腔积液。本研究已获得我院伦理委员会审查批准(伦理 批号SZZSECHU-F-2024005)。
根据纳入/排除标准,初始纳入5850例患者,按照是否有剖宫产病史将患者分为有剖宫产史组(观察组,n=410)和无剖宫产史组(对照组,n=5440)。 采用倾向性评分(PSM),以各基线资料为自变量按1∶3 进行匹配,最终纳入观察组397例,对照组1116例。
2. 诊疗回顾:(1)控制性促排卵及取卵:根据患者评估情况采用黄体期长方案或拮抗剂方案行促排卵。根据患者的年龄、体质量指数(BMI)、窦卵泡数 及抗苗勒管激素(AMH)水平决定促性腺激素(Gn) 起始剂量。间隔2~3d行经阴道超声并监测性激 素水平,根据超声结果及性激素水平来调整 Gn用 量。当出现至少2个直径≥18mm 的卵泡或至少3个直径≥17mm 的卵泡时,结合当日性激素水平给 予 HCG(珠海丽珠)5000~10000U 扳机。36h后 经阴道超声引导下行卵泡穿刺取卵术。(2)胚胎移 植及黄体支持:选择卵裂期胚胎或囊胚进行胚胎移 植,移植胚胎1~2枚,剩余的可利用胚胎进行玻璃 化冷冻。所有患者均从取卵日开始给予黄体支持, 肌肉注射黄体酮针剂(浙江仙琚)60mg/d。移植后 继续黄体支持,黄体酮针剂40mg/d肌肉注射联合 黄体酮软胶囊(安琪坦;CyndeaPharmas,西班牙) 0.6g/d肛塞或者黄体酮针剂40mg/d肌肉注射联 合黄体酮凝胶(雪诺同;默克雪兰诺,瑞士)90mg/d 阴塞,黄体支持持续至孕10~12周。
3. 妊娠判断及随访:在移植卵裂期胚胎后第13 天(移植囊胚后第11天)检测血清β-HCG 水平,当 血β-HCG>5U/L时判定为 HCG 阳性。在移植卵 裂期胚胎第30天(移植囊胚第28天)经阴道超声检 查,宫内或宫外见妊娠囊及原始心管搏动,或者出现 流产但经病理学检查证实妊娠者,确定为临床妊娠; 孕期<12周的妊娠丢失为早期流产;临床妊娠的患 者持续随访至孕12周,继续妊娠者视为持续妊娠; 孕周满28周及以上,胎儿娩出后见呼吸、心跳、随意肌收缩、脐带搏动等4项生命体征之一视为活产。
4. 观察指标:一般情况包括女方年龄、BMI、扳 机日子宫内膜厚度、扳机日雌激素水平、获卵数以及 胚胎类型、优质胚胎比、移植胚胎个数;移植临床妊 娠结局包括临床妊娠率、多胎率、早期流产率、持续 妊娠率、早产率及活产率。临床妊娠率=临床妊娠 周期数/移植周期数×100%;多胎率=多胎妊娠周 期数/临床妊娠周期数×100%;早期流产率=妊娠 12周前流产的周期数/临床妊娠周期数×100%;持 续妊娠率=妊娠≥12周的妊娠周期数/移植周期数× 100%;早产率=(28周≤出生孕周<37周周期数)/ 临床妊娠周期数×100%;活产率=活产周期数/移 植周期数×100%。
5. 统计学分析:采用 Rversion4.4.1和 SPSS 26.0软件进行数据统计分析。服从正态分布的计 量资料以均数±标准差(x±s)表示,组间比较采用t 检验;非正态分布的计量资料以中位数(四分位间 距)[M (P25,P75)]表 示,组 间 差 异 采 用 非 参 数 的 Kruskal-Wallis秩和检验;计数资料以率(%)表示, 采用卡方检验进行组间比较。为了减少样本选择偏 倚的影响,采用倾向性评分(PSM)匹配的方法,卡 钳值设为0.04,以各基线资料为自变量按1∶3对 观察组和对照组进行匹配。采用多因素 Logistic回 归模型分析影响IVF 新鲜胚胎移植周期临床妊娠 结局的因素。P<0.05为差异有统计学意义。
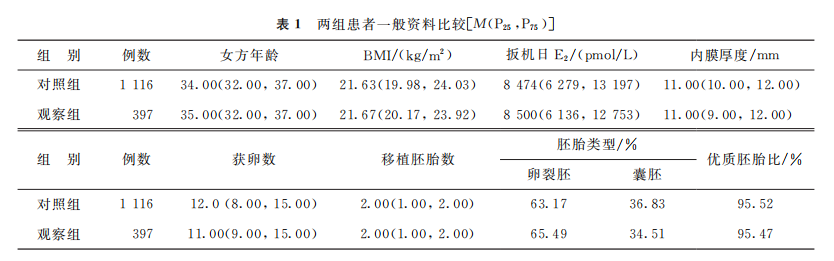
二、结果 1. 两组患者一般资料比较:本研究根据1∶3 比例进行 PSM 匹配,最终得到观察组397例,对照组1116例。匹配后两组患者间的基线资料比较均无显著性差异(P>0.05)(表1)。
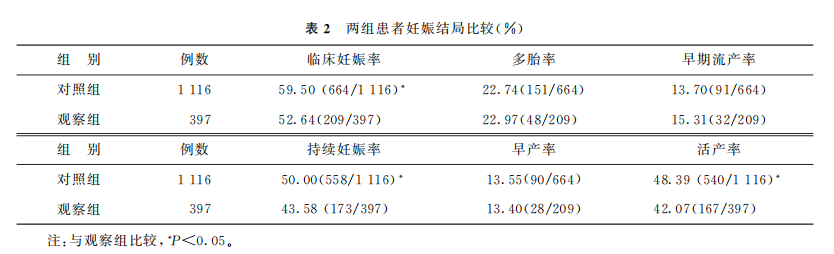
2. 两组患者妊娠结局比较:对照组的临床妊娠 率、持续妊娠率、活产率均显著高于观察组(P<0.05);早期流产率、多胎率及早产率在两组间无显著性差 异(P>0.05)(表2)。
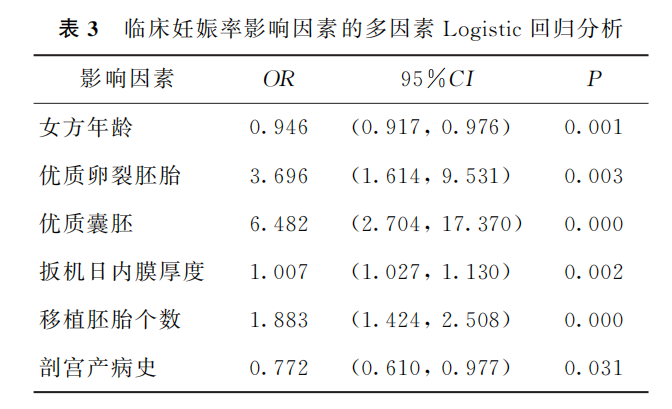
3. 临床妊娠结局影响因素的多因素分析:将女 方年龄、BMI、扳机日雌激素水平、扳机日子宫内膜厚度、获卵数、胚胎类型及质量、移植胚胎个数等认为可能影响妊娠结局的因素及是否有剖宫产史同时 纳入分析,构建多因素回归方程。结果显示,有剖宫 产史患者的临床妊娠率是对照组患者的0.772倍,瘢痕子宫对临床妊娠率有显著影响(P<0.05)(表3)。
三、讨论
剖宫产率持续居于高值是一个全球化的问题。 既往有剖宫产史的女性远期生殖健康及再次妊娠的 风险也越来越受到临床医生关注。有研究显示,有 剖宫产史的患者再次妊娠后,妊娠期并发症及不良 围产儿结局增加,还可能导致月经血在子宫瘢痕憩室积聚。在有剖宫产病史的女性中使用造影剂增强宫腔造影,发现剖宫产子宫切口憩室(PCSD) 发生率高达在56%~84%,是剖宫产术后常见的并 发症之一。PCSD引起宫腔积液,进而导致宫腔内细胞因子、含铁因子、细胞碎屑等胚胎毒性物质积存,引起内膜的慢性炎症,导致继发性的不孕。 因此,有更多女性需要借助于辅助生殖技术来解决再生育问题,但这些患者的助孕结局与仅有经阴道分娩史的患者相比是否存在差异临床上仍无定论。
Zhang等选取所在中心130例有剖宫产史并正在接受IVF-ET 的患者进行回顾性分析,对照组 选取101名既往有阴道分娩史并在同一时期接受 IVF-ET 助孕的患者,结果显示剖宫产史患者和对 照组患者的临床妊娠率、异位妊娠率、多胎妊娠率、 早期流产率、早产率、分娩孕周、带婴率、新生儿出生 体重均相似(P>0.05),提示既往剖宫产史不影响 IVF助孕患者的胚胎植入和妊娠结局。2020年金碧辉等对既往有过1次分娩史且经历首个IVF 取卵周期的患者分析发现,尚无明确临床证据表明 剖宫产史会影响IVF-ET 助孕患者(尤其是接受冻 融胚胎移植的患者)的妊娠结局
[OR=16.511,95%CI(1.544, 176.508),P=0.020]。作者认为,对于有症状的子宫瘢痕憩室患者,在常规方案移植胚胎失败后,可考 虑改行 GnRH-a长降调节方案助孕来提高患者活产率。针对瘢痕子宫对妊娠结局的影响,不同学者 观察到不同的结局,这可能和研究者观察的对象不 同、分析方法不同有关,不同研究者多角度的临床探 索试验也为同行提供了很多解决思路。
综上所述,剖宫产后瘢痕子宫降低了接受新鲜胚 胎移植助孕患者的胚胎植入率及临床妊娠率、活产率。临床上应提高对前次剖宫产患者再生育的重视, 如何探索有效的临床治疗策略及助孕方案来改善患 者IVF-ET的助孕结局,尚需要积累更多的临床证据。

