共识制定背景
多囊卵巢综合征(PCOS)是一种病因不明的异质性生殖内分泌代谢性疾病,导致女性出现排卵异常、月经不规律、生育力低下、不孕、雄激素过多表现、代谢功能紊乱、心理障碍、睡眠障碍等。
PCOS患者常伴有胰岛素抵抗(IR),以IR为中心的代谢紊乱是PCOS发病中重要的病理生理基础,导致患者多系统受累。
PCOS的诊治中常需要多学科协作,生活方式调整、心理评估及干预、药物长期管理的治疗日趋得到认可和关注。
因此,本共识基于国内外最新研究成果和指南共识以及多学科专家的诊疗实践经验,针对临床实际中可能遇到的难点,提供相关指导和建议,以期有助于临床医生更好地诊治PCOS合并IR患者。
IR对PCOS的影响
相关概念及术语
胰岛素抵抗(IR)
指靶组织对胰岛素的敏感性降低和(或)对胰岛素反应性下降,机体需要分泌更多的胰岛素才能够保持血糖正常的状态。IR通常被定义为胰岛素敏感组织(主要指骨骼肌、肝脏、脂肪组织)中胰岛素介导的葡萄糖处置减少、肝葡萄糖产生增加和脂肪分解增强。
高胰岛素血症
指各种原因导致血液中存在过高水平的胰岛素,包括先天性高胰岛素低血糖症、肿瘤引起的胰岛素分泌过多,IR导致机体代偿性分泌超量胰岛素。
代谢综合征
是一组以高血压、糖代谢异常、脂代谢紊乱和腹型肥胖为特征的临床综合征,是临床发生心脑血管病变的病理基础。
雄激素过多(高雄)
指女性体内雄激素活性过强,包括血中雄激素水平升高(生化高雄)或活性过强(临床高雄),常表现为多毛、痤疮、脱发、月经稀发,甚至男性化、闭经和生育力低下。
PCOS是育龄期常见的生殖内分泌代谢疾病,超半数患者合并IR
PCOS常见于育龄期妇女,发病率约为10%-15%
◾PCOS的主要临床特征:
🔼排卵异常、月经不规律、生育力低下、不孕
🔼雄激素过多表现
🔼代谢功能紊乱
🔼心理障碍、睡眠障碍
PCOS常伴有胰岛素抵抗(IR)
◾我国汉族PCOS患者中IR发生率为56.3%
回顾性横断面分析,纳入448例中国汉族PCOS患者,采用高胰岛素正葡萄糖钳夹试验评估IR。
以IR为中心的代谢紊乱被认为是PCOS发病中重要的病理生理基础
尽管PCOS病因尚不明确,但目前普遍认为IR和高雄是PCOS发病的两个主要原因,以IR为中心的代谢紊乱被认为是PCOS发病中重要的病理生理基础。

IR与高雄:高胰岛素血症促发PCOS患者高雄及IR之间的恶性循环
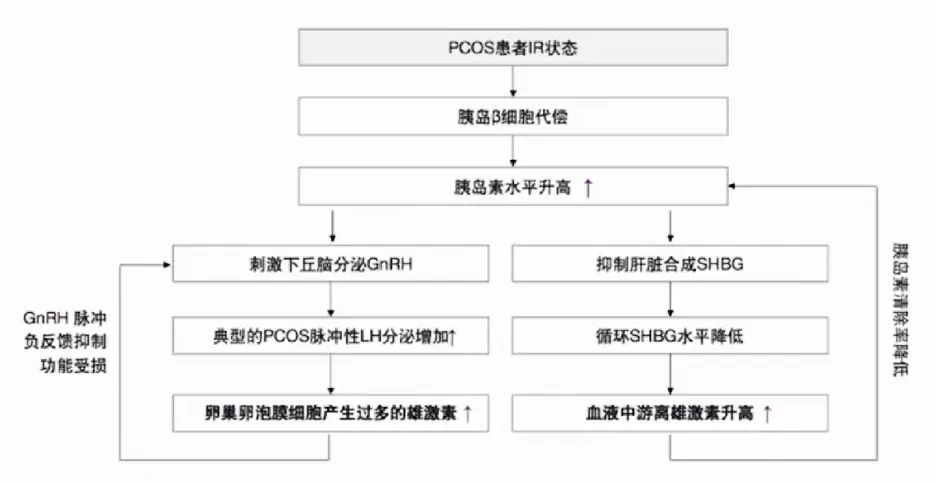
IR与生育:IR通过多种病理途径影响PCOS女性生殖结局
影响卵母细胞
◾刺激原始卵泡不断启动分裂增殖促使卵巢多囊样改变
◾影响卵母细胞成熟
◾通过氧化应激损伤卵母细胞
降低子宫内膜容受性
◾影响PCOS患者的子宫内膜容受性,从而降低胚胎种植率
损伤胎盘滋养层细胞
◾损伤早孕期胎盘滋养层细胞DNA,降低细胞增殖活性并促进凋亡,使流产风险增加。
◾肥胖和IR患者的体外受精胚胎移植成功率、妊娠率、活产率均明显降低。
增加妊娠并发症
◾增加患者孕期糖尿病、高血压和先兆子痛的发生率
◾导致胎盘功能不全、流产、先天畸形、早产、死产发生率增加
◾新生儿并发症增多,同时子代成年后出现肥胖、IR和糖尿病的风险增加
IR与代谢性疾病
IR与代谢性疾病相关,PCOS患者常见IR与代偿性高胰岛素血症
🔽胰岛素抵抗(IR)可能导致慢性代谢性疾病

◾IR在代谢相关疾病如糖尿病、高血压、肿瘤和非酒精性脂肪肝的发生发展中起着至关重要的作用。
◾IR持续存在导致β细胞失代偿,不能分泌更多胰岛素以保持血糖正常,最终推断糖尿病的发生发展。
◾PCOS患者中的IR和代偿性高胰岛素血症较常见。
IR与情绪异常
IR与PCOS抑郁有独立相关性,可能由5-HT水平降低介导
◾PCOS患者中,焦虑(41.8%)、抑郁(36.6%)的发生率上升,且随着肥胖而增加。
◾IR与PCOS抑郁症有独立相关性,IR促进皮质醇升高,伴有交感神经活性升高和中枢神经系统中5-羟色胺(5-HT)水平降低。
◾抑郁症可由中枢5-HT功能减弱引起,5-HT水平降低可拮抗胰岛素,导致胰岛素功能障碍和胰岛素抵抗,进而形成胰岛素抵抗和抑郁症之间的恶性循环。
IR的评估与诊断
IR的高危因素
遗传因素
◾基因突变,又分为胰岛素信号通路基因突变(如胰岛素受体基因突变等)和非胰岛素信号通路基因突变(如瘦素和瘦素受体基因突变等)。
◾染色体异常,如Down综合征,Tumer综合征、KIinefelter综合征等均易出现IR。
◾某些遗传易感性,代谢综合征患者往往是由于存在遗传易感性导致IR的发生。
获得性因素
◾获得性因素是诱发IR的环境因素,为后天因素,包括肥胖、增龄、不良的生活方式(运动不足、营养过剩)、糖脂毒性、精神应激和昼夜节律紊乱、环境污染物、药物应用(包括糖皮质激素、抗精神病药物等)等
IR的评估
空腹胰岛素测定和OGTT评估方法
正葡萄糖钳夹试验是评估IR的金标准(实验复杂,不做常规检查,多用于科研),临床工作中可采用简化指标进行IR的评估:
① 空腹胰岛素水平高于参考范围的2-5倍可判定为IR或高胰岛素血症;然而,空腹胰岛素正常或轻度升高不能排除IR。
② OGTT (5点法):糖负荷后胰岛素分泌曲线明显升高(高峰值超过基础值的10倍以上),胰岛素曲线下面积增大,或胰岛素分泌延迟、高峰后移至120min或胰岛素水平180min时仍不能降至空腹水平可诊断为IR。
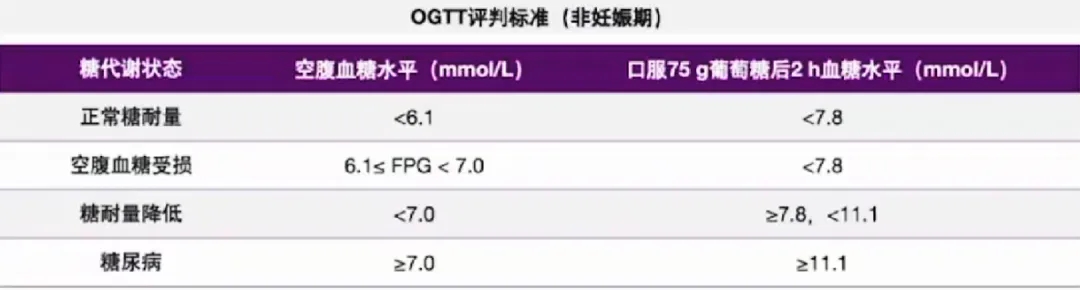
PCOS糖代谢状态评估的人群及时间建议
普通PCOS患者
◾由于受限于临床可用的精确评估方法,国际指南虽不建议把胰岛素的测定作为常规评估项目,但基于PCOS女性空腹血糖调节受损、糖耐量异常以及2型糖尿病风险都明显增加。
◾推荐对于所有成人和青少年PCOS患者,无论年龄与BMI,在诊断时均应评估糖代谢状态并且建议根据个体的糖尿病风险因素,每1-3年重新评估糖代谢状态。
计划妊娠或妊娠期间
◾基于PCOS患者的妊娠期糖尿病及其相关并发症的风险增加,应该考虑对所有PCOS患者在计划妊娠或寻求生育治疗时进行OGTT检测。
◾如果在孕前未进行检查,则应在第一次产前检查时进行OGTT,并且所有PCOS孕妇应在24~28周时再次接受OGTT检测。
PCOS合并IR的治疗
PCOS合并IR的总体治疗原则
PCOS病因尚不明确,需根据患者主诉、治疗需求、代谢改变等情况,采取个体化对症治疗措施为主,且需关注远期风险,对患者进行长期管理,主要包括:
▶体重管理
▶月经周期调整
▶子宫内膜保护
▶临床高雄管理
▶IR的药物治疗
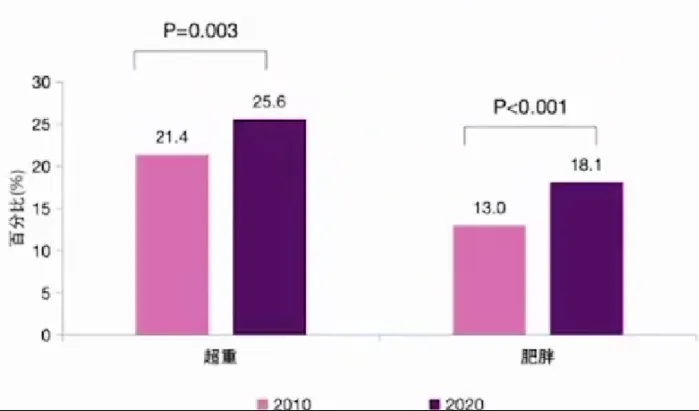
近10年来,我国PCOS患者的超重、肥胖比例均显著增加
全国范围内的PCOS患者现况调查显示:近10年来,PCOS患者中超重、肥胖比例均在显著增加,2020年超重/肥胖占比已达到43.7%。
基于BMI,我国成人女性超重或肥胖的定义
超重:24.0 kg/m²<BMI<28.0 kg/m²
肥胖:BMI≥28.0 kg/m²
中国已婚妇女生育能力调查(CFSMW)项目,在2010年和2020年连续两次全国范围内对我国育龄妇女代表性样本PCOS患病率进行流行病学调查。
◾28739名受访者完成调查,包括2010年调查的15924名受访者和 2020 年调查的12815名受访者。
体重管理
肥胖型PCOS患者应将体重管理视为终身关注目标,并进行个体化减重
超重/肥胖是PCOS的常见特征,不仅增加PCOS患病率,还促使其生殖内分泌代谢异常和心理问题更为严重,是预防和管理疾病的关键目标。
有证据表明,超重和肥胖的PCOS患者的体质量减轻5%-10%,有利于生殖功能、代谢紊乱及心理障碍的改善。
◾加强宣教,鼓励患者积极参与体重管理,并将体重管理视为终身关注目标是至关重要的。
◾强调个体化减重方案,根据患者的能量需求、初始体重、运动能力等的综合评估结果,制定循序渐进的管理目标和实施计划,并进行阶段性评估和调整,避免盲目、急速、错误减重导致中枢抑制。
生活方式的改善是控制体重的基石,包括饮食,运动和行为管理,目前并没有足够证据支持任何一种类型的饮食模式或运动形式对于体重管理更优。
饮食调整
◾均衡饮食、控制总热量是减重关键,每日热卡减少12%可显著改善IR。
◾超重患者建议每日热卡减少500-750kcal/d(即每日1200-1500kcal),即减少习惯性摄入热量的30%。
◾选择低升糖指数(GI)食物种类,每日补充至少15克膳食纤维,少油少盐少糖,减少对食物的过度加工。
◾极低碳水化合物膳食和生酮饮食的长期安全性尚不明确,不建议长期使用。
◾间歇性禁食并不优于单纯热卡控制。
运动
◾避免久坐的生活方式
◾每周至少250min的中等强度活动或每周150min的剧烈强度活动或两者的等效组合
◾另外,需要结合每周2d非连续的肌肉强化活动(如阻力/灵活性银炼)
认知行为
◾认知行为干预是生活方式干预中常用的心理学方法,有助于患者设定现实的体重目标,改变对身体形象的负面看法,提高自我监测,控制热卡摄入等的能力。
PCOS患者个体化生活方式干预且辅以地屈孕酮,有助于改善IR、恢复自发排卵
◾给予超重/肥胖/非肥胖的PCOS患者个体化生活方式干预且辅以地屈孕酮保持规律月经周期及子宫内膜保护治疗12周后,所有PCOS患者IR指数(HOMA-IR)和胰岛素释放试验曲线下面积(IAUC)均明显降低,且两组自发排卵恢复率较治疗前明显升高。
非肥胖型PCOS患者的生活方式干预更需基于体成分,以精准确定增减目标及饮食运动干预方案。
◾非肥胖PCOS患者IR的发生与体脂率增加及骨骼肌重量标准占比降低相关,提高骨骼肌重量标准占比是改善IR的决定性因素,而非体脂率的下降。
◾与肥胖型PCOS相比,非肥胖型PCOS患者的生活方式干预方案更需基于体成分分析来精准确定体成分增减目标及饮食运动干预方案,需更多关注患者肌肉的数量和质量。
饮食
建议在不控制或适当增加(BMI低于正常者)总热量基础上,注重营养素的全面均衡摄入,保证足够的蛋白质摄入,以利于肌肉保持或增加。
运动
◾推荐患者进行有效的抗阻运动
◾每周至少150-300min中等强度或75-150min高强度有氧活动,或者两者等效组合
◾每周也要有非连续2天的肌肉强化运动(例如阻力/灵活性),同时保持良好的生活习惯
肥胖型PCOS患者的可用药物、使用建议以及注意事项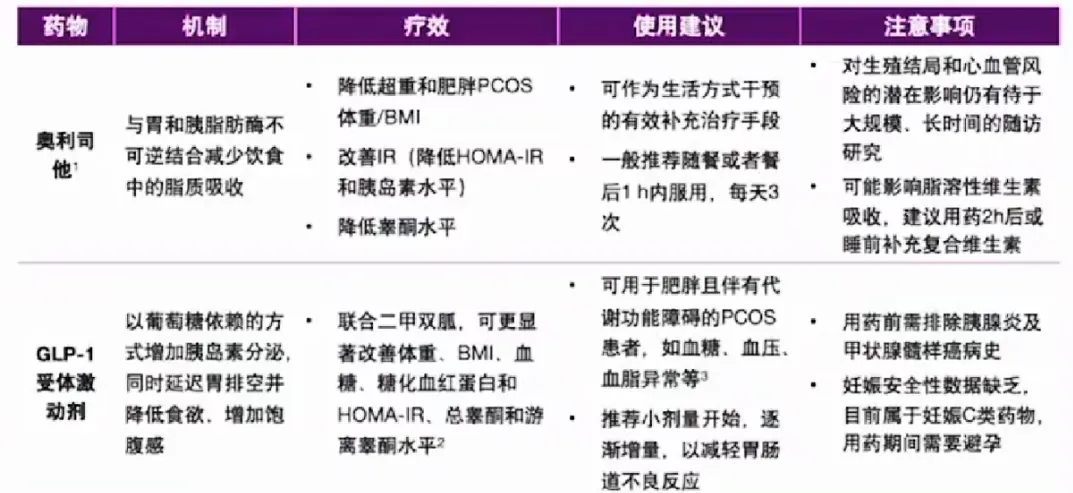
我国PCOS患者临床特点以月经不规则最为常见,多毛症比例相对较低。
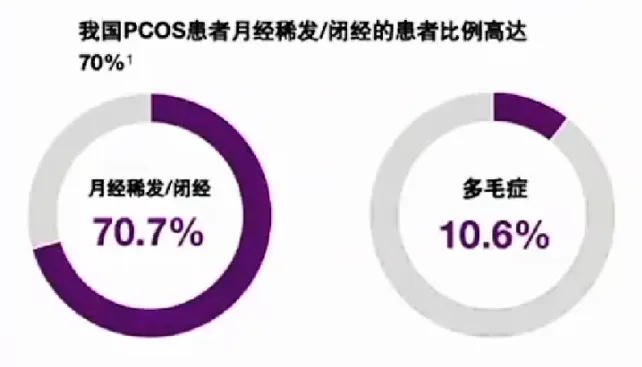
◾PCOS患者的月经异常主要表现为周期不规律、月经稀发、量少或闭经,也可有经量过多及不可预测的经间期出血。
◾IR合并肥胖是PCOS患者出现月经不规则的主要因素。
PCOS患者通常选择周期性使用孕激素、复方口服避孕药(COC)及雌孕激素周期序贯治疗来调整月经周期,应该根据患者年龄和临床特点以及治疗的主要需求进行选择。
共识对周期性使用孕激素治疗的推荐——基于患者症状:
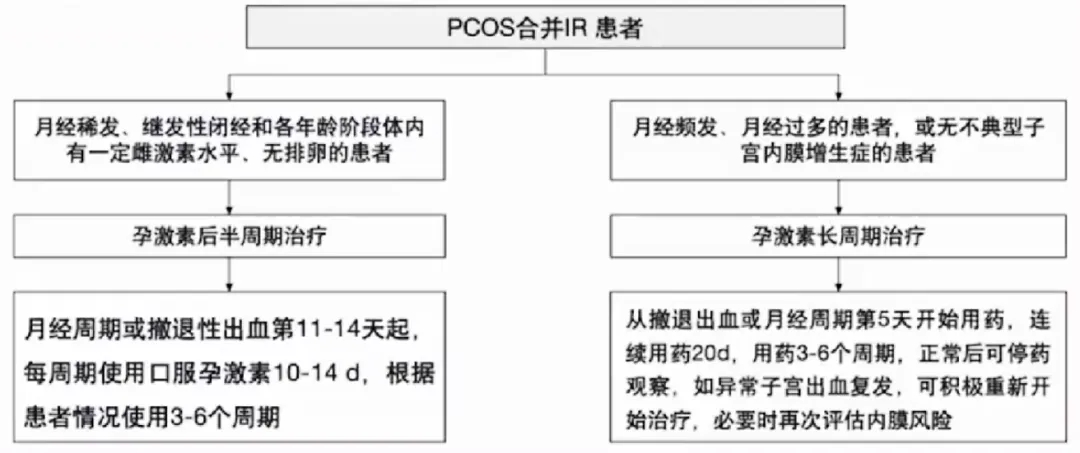
◾优先推荐不抑制下丘脑-垂体-卵巢(HPO)轴功能或抑制较轻的药物如地屈孕酮或天然黄体酮。
◾周期性使用孕激素治疗可作为青春期、围绝经期PCOS患者的首选,也可用于育龄期,尤其是有妊娠计划的PCOS患者。
◾优先推荐不抑制下丘脑-垂体-卵巢(HPO)轴功能或抑制较轻的药物如地屈孕酮或天然黄体酮。
青春期
◾患者初潮后到HPO轴正常功能建立需要经过1.5-6年(平均4.2年)。
◾由于HPO轴尚未完全发育成熟,排卵障碍病因无法完全根除,为预防再次出血和帮助青春期患者纠正贫血,青春期PCOS患者需要规范的长期管理。
育龄期
◾对于育龄期有生育需求的PCOS患者首选不抑制排卵、且妊娠结局更优的孕激素调整月经周期,如地屈孕酮或天然黄体酮。
围绝经期和绝经后
◾患者更容易出现代谢相关问题,特别是IR和代谢综合征,故围绝经期及绝经后PCOS患者推荐选用对代谢影响小的孕激素进行月经周期的调整和绝经激素治疗(MHT)中的子宫保护。
常用孕激素治疗药物用法用量:
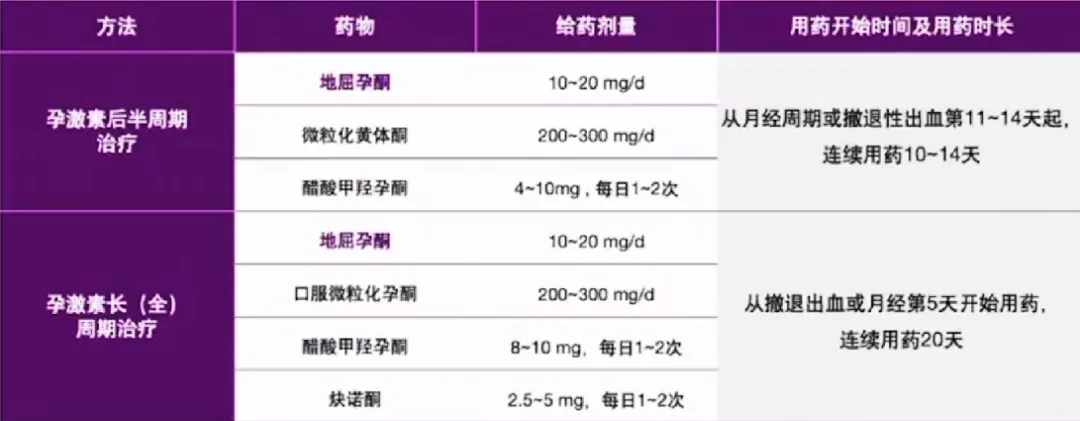
地屈孕酮有效调整月经周期,改善患者痛经和焦虑情绪
◾完成地屈孕酮3个周期治疗患者中,99.1%的患者报告了≥1次正常月经周期;在6个月随访期间,79.1%患者维持了≥6次连续的正常月经周期。
◾治疗期间患者的疼痛评分和焦虑评分显著降低。
雌孕激素周期序贯治疔
◾对于IR严重、子宫内膜薄、单一孕激素治疗后子宫内膜无撤退出血反应的患者,需要采取雌孕激素序贯治疗。
◾雌孕激素序贯治疗也用于雌激素水平偏低、有生育要求或有围绝经期症状的PCOS患者,可口服雌二醇1-2mg/d(每月21-28d),月经周期的第11-14天起加用孕激素,孕激素的选择和用法同周期性使用孕激素。
◾对伴有低雌激素症状的青春期、围绝经期PCOS患者可作为首选,既可控制月经紊乱,又可缓解低雌激素相关症状,具体方案参照绝经激素治疗(MHT)的相关指南。
子宫内膜保护
持续缺乏孕激素导致PCOS患者EH和EC风险增高,应注重子宫内膜保护
长期无排卵或稀发排卵
⬇⬇⬇
子宫内膜受单一雌激素刺激而无孕激素拮抗,加之肥胖及IR对子宫内膜增生的协同作用。
⬇⬇⬇
PCOS患者子宫内膜增生(EH)和子宫内膜癌(EC)的风险明显增高
◾因此,对于PCOS患者应做好预防,包含体质量管理、月经周期调整和定期孕激素治疗。
◾对于没有生育要求者,也可考虑放置左炔诺孕酮宫内缓释系统(LNG-IUS)保护子宫内膜。
临床高雄管理
◾对有高雄和月经紊乱的育龄期和青春期PCOS患者,如无COC的禁忌证,推荐使用COC治疗。
◾应优先考虑雌激素含量较低(含20-30ug炔雌醇)的COC,含35μg炔雌醇醋酸环丙孕酮制剂的COC作为二线药物。
◾对于高雄表现不严重的患者,经改善IR、生活方式干预后,也可缓解高雄症状。
IR的药物治疗
IR的药物治疗:二甲双胍可改善患者IR和多种代谢异常,BMI≥25kg/m²应考虑单独使用。
作用机制:
◾增加胰岛素敏感性
◾减少肝脏糖异生并增加肌肉对葡萄糖的摄取
◾对体重有轻微下降作用
不良反应:
◾主要不良反应是胃肠道不适
◾二甲双胍缓释片和缓释胶囊的胃肠道反应更小,依从性更高
二甲双胍对PCOS患者的治疗作用:
◾可以改善IR和多种代谢异常
◾降低高雄激素水平
◾诱导排卵,恢复月经
◾改善辅助生殖结局
治疗建议:
◾BMI≥25 kg/m²的PCOS成人患者,应考虑单独使用二甲双胍,以改善IR、血糖和血脂等。
◾PCOS患者在妊娠期间是否继续使用二甲双胍仍存在争议,属于妊娠B类药物,慎用。
◾对于≥10岁的青春期PCOS患者安全,有效。
IR的药物治疗:吡格列酮可作为双胍类药物疗效不佳时的替代用药或联合用药选择。
作用机制:
◾噻唑烷二酮类药物(TZDs)主要代表药物为吡格列酮
◾改善肝脏和外周组织的IR有效降糖,改善血脂
◾对预防糖尿病及大血管并发症的发生也有明确的获益
TZDs在PCOS患者中的研究:
◾与二甲双胍相比,吡格列酮改善PCOS患者空腹胰岛素水平和IR的能力更强,改善月经紊乱和排卵率的效果更佳,但有体重增加的风险。
◾吡格列酮联合二甲双胍可显著改善PCOS患者的IR,血脂异常、血清睾酮水平,慢性炎症状态以及非酒精性脂肪肝(NAFLD)的发生率。
共识对TZDs的推荐:
◾吡格列酮被推荐作为双胍类药物疗效不佳时的替代用药或联合用药选择。
注意事项:
◾由于吡格列酮有轻微体重增加问题,常用于非肥胖,无生育要求的患者。
◾此类药物属于妊娠C类药物,用药期间需要避孕
◾目前不建议在青少年PCOS患者中使用吡格列酮
PCOS患者中,其他可能改善IR的药物
阿卡波糖
◾在PCOS患者中,阿卡波糖可以改善胰岛素敏感性,降低黄体生成素(LH)以及高雄激素水平,促进月经规律及增加排卵率,疗效与二甲双胍无明显差异。
◾针对PCOS合并糖耐量降低(IGT)的患者,当二甲双胍不能耐受或失效时,可作为备选药物,一般推荐每天150-300mg,用药期间建议避孕。
肌醇
◾荟萃分析显示,补充肌醇可以显著降低空腹胰岛素和HOMA-IR水平,提高雌激素和SHBG水平,睾酮水平也有下降趋势,可推荐用于治疗PCOS伴IR的患者。
◾肌醇可能改善PCOS患者的代谢异常,但对排卵、多毛或体重的临床益处有限。
◾目前不能推荐肌醇的特定类型、剂量或组合用于患有PCOS的成人和青少年。。
中药小檗碱
◾是提取于黄连的生物碱,近年被用于治疗糖尿病、高血脂、高血压等代谢异常。
◾在PCOS人群的研究发现,小檗碱可以改善患者的IR和糖脂代谢紊乱减少雄激素和LH的合成,促进排卵和降低子宫内膜病变风险等,具有较好的应用前景。
总结
◾PCOS实质上是以胰岛素抵抗(IR)为中心的代谢紊乱与高雄、生殖、代谢及情绪等存在机制上关联共同影响患者健康状态。
◾临床中通过空腹胰岛素测定和OGTT评估IR和糖代谢状态。
◾对于PCOS合井IR患者应通过体重管理、月经周期调整、子宫内膜保护、临床高雄管理以及药物治疗。
◾强调在月经周期调整中优先推荐不抑制下丘脑-垂体-卵巢(HPO)轴功能或抑制较轻药物如地屈孕酮等。
来曲唑、FSH促排卵方案及HRT方案在PCOS患者冻融单囊 胚胎移植内膜准备中的应用

