子宫蜕膜息肉(decidual polyps)也称子宫蜕膜脱垂,是 指源于子宫腔或子宫颈内膜的间质细胞蜕膜化、增生、组 织水肿脱垂至子宫颈管内或子宫颈口外。近年来,随着辅 助生殖技术的广泛应用,妊娠期子宫蜕膜息肉的患者逐年 增 多 ,在 体 外 受 精 - 胚 胎 移 植(in vitro fertilization and embryo transfer,IVF-ET)的患者中尤为明显,引发妇产科临 床医生的关注。妊娠期子宫蜕膜息肉可导致蜕膜炎,继发 宫腔感染、绒毛膜羊膜炎,新生儿感染以及新生儿脓毒症 等,同时增加孕妇产前出血的发生率,以及流产和早 产的发生风险。因此,妊娠期子宫蜕膜息肉增加了母儿 不良妊娠结局的发生风险。
妊娠期子宫蜕膜息肉国内外文献资料少,多见诸于个 案报道及小样本临床病例分析,目前尚无其统一的诊治推 荐,因此妇产科医生常面临诊断及决策困难。如何及时诊 断及鉴别诊断,如何采取适宜的干预措施已成为诊治妊娠 期子宫蜕膜息肉亟待解决的问题。为此,中国优生科学协 会生殖道疾病诊治分会及中国研究型医院学会妇产科学 专业委员会组织专家撰写了《妊娠期子宫蜕膜息肉诊治中 国专家共识》,以期提高妇产科医生对妊娠期子宫蜕膜息 肉的认识,为妊娠期子宫蜕膜息肉的诊治提供参考,最大 程度地保护母儿健康安全。本共识推荐级别及其代表意义见表1。

1 概述及发病机制
国内外资料显示,妊娠期蜕膜息肉的发病年龄为 22 子宫蜕膜息肉在妊娠妇女中总的发病率鲜有报道 ~39岁,平均约为29岁;初产妇约占2/3,经产妇约占1/3。 , Hirayama 等报道其发病率约为 3.7%。蜕膜息肉主要发 生 于 孕 早 期 ,占 整 个 妊 娠 期 子 宫 蜕 膜 息 肉 的 42%~ 83%。典型的蜕膜息肉仅见于妊娠妇女,少数不典 型蜕膜反应息肉见于非妊娠期但长期接受孕激素治疗的 女性,提示蜕膜息肉的形成可能与高孕激素水平有关。 近年来,蜕膜息肉的检出率较前有所增加,可能与辅助生 殖技术、大剂量黄体支持药物的应用,以及临床医生和病 理科医生对于该疾病的认识提高有关。受精卵着床后, 在雌、孕激素作用下,子宫内膜进一步增厚,血液供应更加 丰富,腺体分泌更加旺盛、细胞内糖原增加,基质水肿;基 质细胞肥大,分化成多边形的蜕膜细胞,细胞质内富含糖 原和脂滴,此时的子宫内膜称为蜕膜。根据与胚胎的位置 关系,蜕膜分为底蜕膜、包蜕膜和壁蜕膜3部分(图1)。目 前,妊娠期蜕膜息肉根据其来源可分为宫腔型蜕膜息肉和 子宫颈型蜕膜息肉(图2a~b),以宫腔型蜕膜息肉多见。
1.1 宫腔型蜕膜息肉
妊娠后子宫腔的内膜蜕膜化,蜕膜 组织生长突入子宫颈管甚至脱出子宫颈外口,但并不是所 有的蜕膜都可以形成息肉。(1)底蜕膜:参与胎盘基底板的 形成,其海绵区主要由动脉和广泛扩张的静脉构成,腺体 几乎消失,不参与蜕膜息肉的形成。(2)包蜕膜:覆盖胎囊 表面的蜕膜,与羊膜和绒毛膜密切接触,随胚胎生长而凸向宫腔,可参与蜕膜息肉形成。(3)壁蜕膜:位于宫腔内壁 除底蜕膜、包蜕膜之外其他部位,可参与蜕膜息肉的形成。 1.2 子宫颈型蜕膜息肉 妊娠后子宫颈局部内膜对孕激 素产生高反应,当子宫颈间质细胞出现蜕膜化以及组织水 肿后,在很短的时间内向外增生形成息肉样赘生物。
推荐意见:子宫蜕膜息肉中以宫腔型蜕膜息肉更为常 见,子宫颈型蜕膜息肉少见,发病可能与妊娠期高水平激 素,尤其是孕激素刺激有关(推荐级别:2B类)。
2 对母儿的影响
2.1 妊娠期感染风险增加
子宫蜕膜息肉贯穿子宫颈管, 破坏子宫颈的天然屏障,使病原体能够侵入并在蜕膜组织 中定植,从而可能导致蜕膜炎而继发绒毛膜羊膜炎。如果 病原体进入羊膜腔或侵入绒毛膜血管造成血管炎,可直接 进入胎儿血循环,抑或通过胎儿吞噬、呼吸运动及胎儿皮肤 等途径造成胎儿各系统感染和脓毒症的发生。
2.2 早产和流产风险增加
一项包含4172例孕妇的回顾 性队列研究发现,妊娠12周前发现子宫颈息肉但未行息肉 切除的92例孕妇,有5例(5.4%)孕妇在34 周前发生自发性 早产,显著高于无息肉组(0.7%)。Hirayama等回顾性 分析了2799例无子宫颈息肉的孕妇(非息肉组)和142例妊 娠早期子宫颈息肉孕妇(息肉组)的妊娠结局。息肉组中选 择保守治疗患者106例,手术息肉切除者36例,其中病理为 子宫蜕膜息肉30例(83.3%)、子宫颈内膜息肉6例(16.7%)。 息肉组和非息肉组在孕 22~28 周流产率分别为 2.1% 和 0.3%、34 孕周前的早产率分别为4.9%和0.8%、37 周前早产 率分别为13.4%和4.1%。结果提示,妊娠早期子宫颈息肉, 无论病理类型为蜕膜息肉抑或子宫颈内膜息肉,均是晚期 流产和自发性早产的独立危险因素(OR=13.0)。
2.3 妊娠期出血风险增加
蜕膜反应受孕激素影响,孕激 素水平的波动可能影响蜕膜的形成及稳定性,加之蜕膜 息肉表面血管丰富,故发生自发性出血的风险增加。孕期 性生活或者妇科检查也可导致接触性出血。此外,蜕膜息 肉周围的炎症反应可能使得血管变得更脆弱易于出血, 出血时间长也可导致妊娠期感染的风险增加。
推荐意见:妊娠期子宫蜕膜息肉可引起不良妊娠结局,可 导致出血、流产以及早产的风险增加,引起妊娠期生殖道感 染,甚至绒毛膜羊膜炎以及胎儿宫内感染(推荐级别:2A类)。 3 临床表现 患者发病的孕周不同,病程长短不一,息肉大小各异, 有无合并感染,个体的症状和体征也存在很大差异。多数 患者表现为阴道不规则流血和阴道分泌物异常,少数患者 可无症状。
3.1 症状
子宫蜕膜息肉最常见的症状为无痛性阴道流 血。多数患者表现为暗红色点滴流血或接触性流血,通常 为间断性和反复性发作。早孕期反复阴道流血患者易误诊 为先兆流产,而使用孕激素进行保胎,可能进一步刺激子宫 蜕膜息肉增长;或先兆流产患者经孕激素保胎治疗后阴道 流血仍未停止,在原有孕激素治疗的基础上进一步增加孕激素用量,形成“流血-保胎-流血增多-保胎药加量”的恶性循 环。极少数患者一次阴道流血量可多达200~300 mL, 罕见情况下甚至出现大量阴道流血导致头晕、冷汗、乏力,甚 至意识不清等失血性休克的表现。子宫蜕膜息肉还可出 现阴道分泌物增加,伴有分泌物异味或颜色改变,如血性阴 道分泌物。部分患者无症状,仅在人工流产术前、孕期妇科 或超声检查、分娩时偶然发现。
3 .2 体征
专科检查见息肉呈舌样赘生物 。息肉的蒂长短不一,蒂部可附着于子宫 ,可多发或单 腔内,多见于宫腔下段,亦可位于子宫颈管内。息肉大小亦 有不同,偏小者如绿豆大小,部分呈棒槌状或长条状,有报 道较长者可达8 cm,甚至脱出阴道外口。若息肉未发生 嵌顿,通常为粉红色,质稍韧,有光泽及弹性,表面可覆盖黏 液样分泌物,非脓性,不易擦拭,触之不易出血;若发生嵌顿 缺血,息肉呈紫红色,质脆,触之易出血;若发生坏死感染, 表面可见脓苔,伴恶臭,严重者子宫颈外口无法辨识,类似 子宫颈癌。息肉可随患者体位而变化,如臀高位时息肉可 能小幅度向子宫颈管内回缩。
极少数患者可出现大量阴道流血,严重者可出现心率 加快、血压下降、冷汗、昏迷等失血性休克表现。当蜕膜息 肉继发感染时,可出现阴道分泌物多伴有异味,严重者呈急 性病容,体温升高,下腹部有压痛、反跳痛及肌紧张,可伴有 腹胀、肠鸣音减弱或消失,子宫呈激惹状态,宫体有压痛,胎 心率增快等表现。
推荐意见:子宫蜕膜息肉的主要临床表现为阴道流血 和分泌物增多,子宫颈可见息肉样赘生物,其数量、大小、形 状、颜色等各异(推荐级别:2A类)。
4 诊断及鉴别诊断
诊断需询问患者有无发生子宫蜕膜息肉的高危因素, 如是否为辅助生殖技术助孕、是否因先兆流产等原因应用 大量孕激素药物保胎治疗等。结合患者症状,进行必要的 体格检查,尤其对于妊娠早期的阴道流血,窥器检查阴道 流血来源、子宫颈形态及阴道分泌物性状等十分重要。诊 断及鉴别诊断的辅助检查包括几方面。
4.1 超声检查
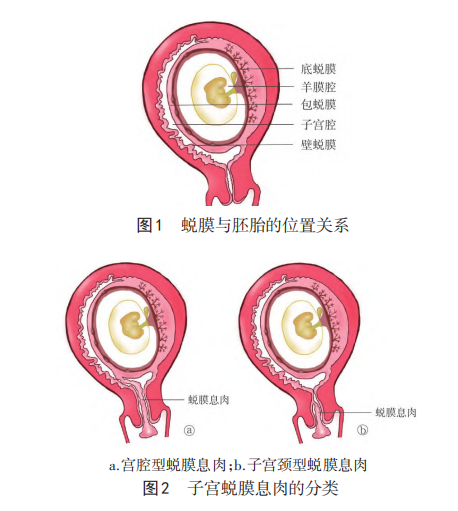
妊娠期子宫增大,经腹超声显示子宫颈病 变困难,建议行经阴道超声检查。蜕膜息肉超声表现为子 宫颈管内单发或多发低至中等回声团块,呈条形或舌状。 特征性的超声表现为:子宫颈内口扩张,团块常贯穿整个 子宫颈管,向上与宫腔下段处蜕膜组织界限不清,向下可 达子宫颈外口,甚至脱出于子宫颈外口(图3)。部分患者 可探及来源于宫腔下段的动脉血流信号,也可探及点状、 短棒状血流信号或未探及明显的血流信号。随体位及宫 腔压力变化可有一定活动度,超声检查可见息肉在子宫颈 管内的位置并不固定。李仁丽等回顾性分析了经病理 证实的子宫颈蜕膜息肉早孕期患者188例,其中术前经阴 道超声提示子宫颈蜕膜息肉样病变156例(83.0%),136例 (72.3%)可探及来源于宫腔下段的动脉血流,经阴道超声 诊断符合率达83.0%,误诊率为11.1%,漏诊率为5.9%。
4.2 子宫颈细胞学检查 由于少数蜕膜息肉阴道检查与 子宫颈癌类似,且部分患者孕前未规律行子宫颈细胞学及 人乳头瘤病毒(HPV)筛查,因此需行子宫颈细胞学检查除 外子宫颈病变。妊娠期子宫颈脱落细胞学检查可表现为 特殊类型细胞如舟状细胞、蜕膜细胞、Arias-Stella 反应腺 细胞等,部分细胞改变易与子宫颈病变相混淆。因此, 临床医生应于子宫颈细胞学申请单上注明“妊娠期”,当妊 娠期子宫颈细胞学检查结果难以判读时,应由高年资病理 科医生进行甄别,避免过度诊断或漏诊。
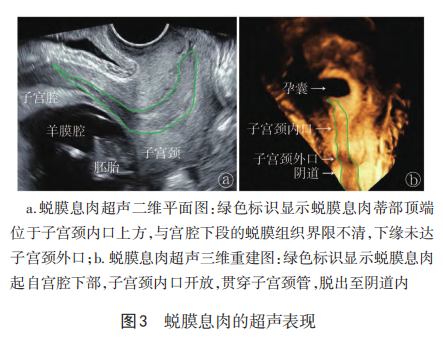
4.3 阴道镜检查 当不能除外子宫颈恶性病变,高危型 HPV 检查阳性或子宫颈细胞学检查提示高度病变或不除 外高度病变时,需要进一步行阴道镜检查以鉴别。子宫蜕 膜息肉可表现多种形式,大多数为息肉样赘生物,多为粉红色,质稍韧,表面有光泽,似被覆一层黏液,无明显组织 糟脆感,触之不易出血(图4a);极少数由于嵌顿缺血息肉 多呈紫红色,质脆易出血,发生坏死感染时可见脓苔。醋 白试验无明显增厚的醋白上皮,不伴点状血管及镶嵌(图 4b)。棉签协助轻轻推开脱出的蜕膜组织,可见其来自于 子宫颈内口,与子宫颈管呈游离状。
4.4 病理组织学检查
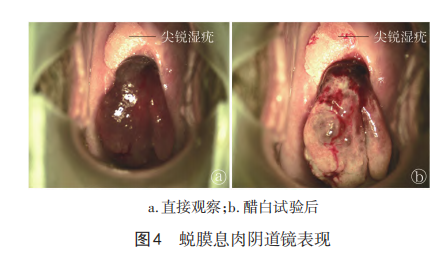
对于临床上送检的子宫颈息肉标 本,当出现如下情况之一时应考虑蜕膜息肉可能:(1)标本 取自孕妇。(2)标本呈片状,表面粉红色,柔软、脆弱、易出 血。(3)间质细胞表现出广泛蜕膜化。(4)腺上皮显示高孕 激素反应、高分泌或萎缩反应。(5)无胎盘绒毛或妊娠滋养 细胞(图5)。对于子宫内膜来源的标本,应先检查胎盘绒 毛和滋养细胞成分,以排除自然流产,如果无上述成分,镜 下呈弥漫性腺体分泌和间质细胞的蜕膜化,则可考虑诊断 为子宫蜕膜息肉。而子宫颈内膜息肉伴蜕膜变,可见多成 分背景,如厚壁的血管、间质纤维化、子宫颈腺体增生,甚 至慢性炎细胞浸润,在此基础上息肉间质细胞出现局限性 蜕膜化。
此外,对息肉的描述还应注意包括其伴随特征,如糜 烂、炎症、坏死、出血和血栓。特别值得注意的是血栓,研 究显示,子宫蜕膜息肉伴血栓形成的患者妊娠不良结局的 发生率较高。Zou等对550例妊娠期切除的子宫颈息 肉进行回顾性分析,发现250例息肉经病理最终证实为蜕 膜息肉,其中52例患者最初病理诊断被误诊为子宫颈内膜 息肉伴蜕膜变,误诊率为20.8%,提示蜕膜息肉的病理诊断 误诊率较高,需要妇产科医生和病理科医生进行有效沟 通,结合临床特点及病理组织学特点作出明确诊断。
4.5 鉴别诊断
4.5.1 非子宫颈性病变
在妊娠早期,需要与自然流产、 异位妊娠等出血性疾病相鉴别;在妊娠中、晚期,需要与胎 盘相关疾病,如前置胎盘、胎盘早剥、前置血管破裂等相鉴 别。 在妊娠期出现阴道流血时,阴道窥器检查非常必要。 然而,由于孕妇因担心阴道窥器检查可能造成流产、早产、 胎膜早破等,往往拒绝检查,且部分临床医师顾虑阴道窥 器检查可能引起不必要的纠纷而忽略该检查的必要性,抑 或在接诊主诉为阴道流血的孕妇时,单纯考虑常见的胎盘 或胎膜因素而忽略子宫颈因素。这常常造成漏诊或误诊。
因此,尤其对于妊娠早期出血的患者,需要完善阴道窥器 检查和超声检查等鉴别出血原因。
4.5.2 子宫颈相关病变
4.5.2.1 妊娠合并子宫颈内膜息肉
子宫颈内膜息肉是由 于慢性炎症刺激,导致子宫颈管局部黏膜增生并逐渐从基 底部向子宫颈外口突出而形成的良性病变,与蜕膜息肉的 发生机制不同。蜕膜息肉与子宫颈内膜息肉临床鉴别最为困难,往往需要结合患者的病史、妇科检查、超声,甚至 病理结果(手术切除者)等进行鉴别。见表2。

4.5.2.2 妊娠合并黏膜下肌瘤
妊娠合并黏膜下肌瘤为子 宫颈管内或子宫颈外口实性肿物,表面光滑,质地较蜕膜息 肉硬。超声表现为子宫颈内口开放,宫腔下段内可见条状 偏低回声向下延伸到子宫颈管或阴道内,可见子宫内膜下 肌层发出的蒂,部分可见来源于子宫肌层的条状血流信号。
4.5.2.3 妊娠合并子宫颈癌
两者均表现为阴道不规则流 血,极少数蜕膜息肉继发感染者易与子宫颈癌混淆。需要 结合患者病史、子宫颈细胞学检查、HPV 筛查、阴道镜检 查、超声,以及必要时盆腔MRI进行鉴别诊断,最终鉴别诊 断依赖组织病理学检查。 推荐意见:蜕膜息肉常需要结合有无应用大剂量孕激 素的病史,症状、体征以及特异性的超声表现进行诊断,并 且需要与引起妊娠期阴道流血、子宫赘生性肿物的疾病进 行鉴别(证据级别:2A类)。
5 治疗
妊娠期发现的子宫颈赘生物不仅使孕妇及家属感到焦虑,而且还给主诊医生的诊疗方案制定带来困难。一方 面,孕妇及其家属对产前产时出血、继发感染对胎儿的影 响以及子宫颈赘生物潜在的恶性风险感到担忧;另一方 面,由于对治疗后妊娠结局的不确定性也给临床医生带来 压力及困扰。因此,最大程度地规范妊娠期子宫蜕膜息肉 的治疗流程显得尤为重要。首先,临床医生应尽可能明确 息肉的来源,需要通过患者的病史、妇科检查、超声检查等 手段,鉴别是子宫蜕膜息肉还是子宫颈内膜息肉,鉴别要 点详见表 2。在明确诊断为子宫蜕膜息肉的情况下,除非 患者出现阴道大量流血或继发严重感染,否则妊娠期的首 选治疗方法是期待治疗,以减少妊娠胎儿丢失的可能。其 次,研究表明子宫蜕膜息肉患者约占所有妊娠期发现子宫 颈赘生物患者的 41%~45%,然而相当一部分患者在 获取明确病理学证据之前,难以完全明确诊断。但是,无 论是蜕膜息肉抑或是子宫颈内膜息肉,妊娠期的临床处理 通常是相似的,其治疗方式主要取决于患者的症状,可根 据症状的严重程度进行分层管理(图6)。
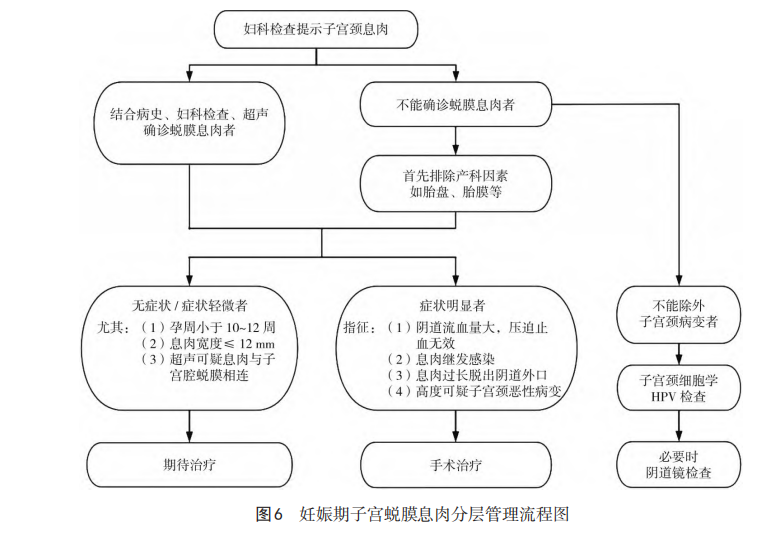
5.1 一般治疗
妊娠期子宫蜕膜息肉患者需要注意保持 外阴清洁,重视阴道分泌物检查,必要时进行子宫颈分泌 物培养。辅助生殖技术治疗后妊娠者,应注意黄体支持药 物的剂量调整,保胎患者注意孕激素用药应尽量使用最低 有效剂量保胎,同时注意避免阴道用药等。
5.2 期待治疗
对于妊娠期明确或未明确诊断蜕膜息肉 且无症状或症状轻微者,首选期待治疗。期待治疗的主要 原因包括:(1)研究显示,妊娠期蜕膜息肉有自然消退的可 能,60%~70% 的蜕膜息肉于妊娠 38 周前消退,大部分患 者通常会在产后4~6 周前自然消退。王彤等通 过超声动态监测发现,随着孕周增加,子宫蜕膜息肉的位 置向宫腔内移动,其回缩至宫腔比例分别为 24 孕周前 59.09%,32 孕周前 90.91%。(2)蜕膜息肉由于是妊娠期间 质细胞蜕膜化改变,故明确诊断的蜕膜息肉不存在恶变之 虞;子宫颈内膜息肉的恶变率约为 0.08%~0.2%。(3) 部分蜕膜息肉蒂部宽且位于子宫颈管内,多数手术治疗只 能从子宫颈外口水平切除,无法实现完全切除,如血管回 缩至子宫颈内口上方,导致止血困难,可诱发严重出血。
研究显示期待治疗后患者可以获得较为满意的妊娠 结局。对蜕膜息肉的个案报道进行分析后发现,采用 保守治疗者18例,平均发病孕周为妊娠14周,其中因绒毛 膜羊膜炎妊娠20周流产1例,33~36孕周之间早产3例,余 14例均足月产,新生儿预后良好。Yoshida 等报道对20 例诊断为妊娠期蜕膜息肉的孕妇进行期待治疗,诊断蜕膜 息肉平均孕龄为9周,其中1例在妊娠13周时自然流产,10 例早产,9例为足月产,平均分娩孕周为36周(26~39周)。 其中 13 例子宫颈缩短患者于孕 25 周前行子宫颈环扎术,术后未出现流产及感染。2例子宫颈缩短患者未行子宫颈 环扎术,于孕28周前流产。因此,期待治疗后出现晚期流 产、早产可能与蜕膜息肉继发感染导致宫腔感染以及子宫 颈机能不全有关。因此,适度减少应用孕激素、合理应用 抗菌药物预防感染、评估有无子宫颈机能不全并积极治 疗,对改善妊娠结局可能有效。
5.3 手术治疗
关于妊娠期切除蜕膜息肉的循证医学证 据有限,因此其安全性存在争议。多数研究认为妊娠期子 宫颈息肉切除术可能会增加流产、早产风险,尤其是蜕膜 息肉切除术后流产和早产风险更高。Riemma 等荟萃分析显示,妊娠期无论是蜕膜息肉切除,还是子宫 颈内膜息肉切除,均与流产和早产的风险增加有关,且蜕 膜息肉切除会进一步增加孕妇早产的风险(RR=6.13)。 Tokunaka等研究显示,蜕膜息肉切除术后患者自然流产 率和早产率为 12.2% 和 34.2%,分别明显高于子宫颈内膜 息肉切除患者分别为0和4.8%。Fukuta等研究发现,息 肉大于12mm、术前存在阴道流血的症状、手术时孕周小于 10 周、病理类型为蜕膜息肉是 34 孕周前早产的独立危险 因素。Huang 等对妊娠期子宫颈赘生物切除的孕妇共 307例进行研究,子宫蜕膜息肉孕妇流产、早产发生率分别 为14.9%、16.8%,明显高于子宫颈内膜息肉的5.6%、9.1%, 且蜕膜息肉是流产的独立危险因素。也有极少数研究提 示,蜕膜息肉切除术未增加早产及流产的风险,但术前 合并阴道炎、术时孕周≤12周及术后阴道流血是未足月分 娩的危险因素,故推荐在孕12周后进行手术,同时要注意 术前阴道炎及术后阴道流血的围术期管理。
当出现下列情况之一时考虑手术治疗:(1)阴道流血量大。(2)息肉表面被覆脓苔继发感染。(3)息肉过长甚至 脱出阴道外口时。(4)高度可疑子宫颈恶性病变。手术应 遵循解决母体症状、尽量减小对胎儿的影响为原则。考虑 到孕妇及家属的顾虑,需充分告知相关风险,并取得知情 同意。常见的手术方法包括:(1)非能量器械手术方法:套 扎切除术适用于蒂部粗大、血运丰富,但未发生明显嵌顿 者。通过丝线将结扎环套扎在息肉蒂部,收紧并固定线 结,切除结扎环下方息肉组织。(2)能量器械手术方法:单 极电切是通过器械与患者自身形成回路,电极集中电流产 生热量,患者身体是电回路的一部分,妊娠期使用单极电 切可能对胎儿造成电损伤,因此妊娠期手术应避免使用单 极能量器械,可采用双极电切术。经阴道直视下,于子宫 颈外口水平双极电凝切除蜕膜息肉,此法尤其适用于息肉 嵌顿,组织糟脆者。(3)改良宫腔镜手术:亦有文献报道可 采用改良宫腔镜手术,无需扩张子宫颈内口,无需膨宫, 且不进入宫腔,宫腔镜直视下将镜体自子宫颈外口置入子 宫颈管内,经腹超声监测下于子宫颈内口下方1 cm处,双 极电切蜕膜息肉蒂部,但由于宫腔镜治疗子宫蜕膜息肉的 文献报道较少,尚需要进一步临床探讨。无论何种手术方 法,术前应重视围术期子宫颈及阴道分泌物培养检查结果 以及必要的抗感染治疗。因此,术中注意手术操作轻柔, 充分止血,适当延长压迫时间,同时注意围术期抑制宫缩 治疗。 推荐意见:根据患者有无症状及其严重程度决定治疗 方式,对于无症状或症状轻微者采用期待治疗,对于阴道流 血量多或息肉伴感染者可行手术治疗(证据级别:2B类)。
6 结语
子宫蜕膜息肉可增加妊娠期感染、流产以及早产的风 险,主要临床表现为阴道流血和分泌物增多。应重视对早 孕期孕妇的阴道检查,特别是辅助生殖技术以及长期保胎 孕妇,以免延误诊治。子宫蜕膜息肉需要与引起妊娠期阴 道流血和子宫赘生性肿物的其他疾病进行鉴别,主要结合 患者病史、症状、专科检查、超声以及病理学检查确诊。根 据患者症状轻重进行分层管理,症状轻微者可行期待治 疗,症状明显者可行手术治疗,重视围术期抗感染及抑制宫缩治疗。

